はじめに
慢性腎臓病(CKD)は日本人の10人に1人が抱える国民病です。CKDは自覚症状も乏しいことが多い一方で、心臓病や脳卒中などのリスクも高くなるなど様々な問題を抱えています。はっきりした自覚症状が出るころには腎代替療法(透析や腎移植)が必要な状況の一歩手前だったということも少なくありません。
そこで、腎臓の健康を守るために、そしてCKDを予防するために最も大切なのが「食事」です。
CKDの基礎知識はこちら
➡️ 「CKDとは何か?eGFRと尿蛋白の見方を専門医が解説」
この記事では、国際的なガイドラインをもとに、腎臓を守るための食事法を専門医の目線でわかりやすくまとめました。
植物性食品を増やそう
● 腎臓に優しい食事の基本方針
- 動物性食品より植物性食品を多くする
- 超加工食品を減らす
植物性食品には、穀物・芋・野菜・豆・ナッツ・果物・きのこ・海藻などが含まれます。豆腐・味噌・大豆ミートなども植物性食品に分類されます。
本やテレビなどでは「塩分を控えましょう」程度はよく聞きますが、外来などで患者さんとお話ししていても、超加工食品を意識している人はなかなかいません。
● 推奨される食事パターン
DASH食や地中海食は、腎臓にも心血管にも良いエビデンスのある食事パターンです。
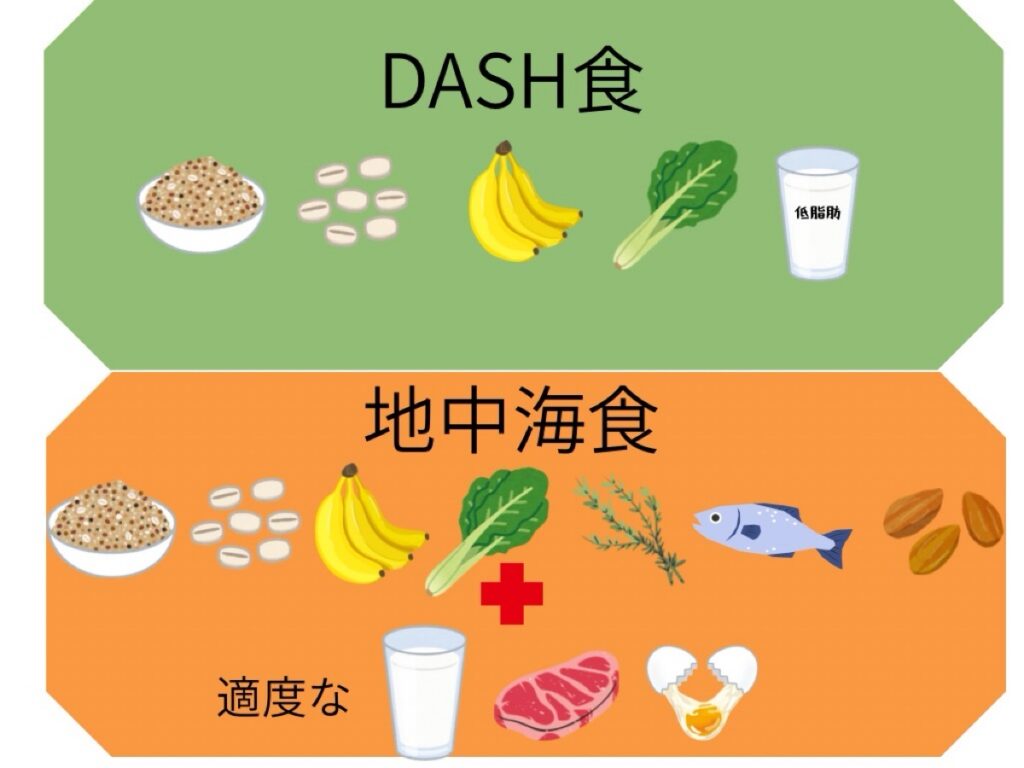
- DASH食:野菜・果物・全粒穀物・低脂肪乳製品が豊富
- 地中海食:野菜、果物、ナッツ、豆、魚を中心
実際に、地中海食は低脂肪食より腎機能低下の進行が緩やかというRCTも存在します。
超加工食品がCKDに与える影響
腎臓を守るためには「何を食べるか」だけでなく「何を避けるか」も大切です。特に近年注目されているのが、NOVA分類の超加工食品(グループ4)です。

● 超加工食品の例
- スナック菓子
- 加糖飲料
- カップ麺・インスタント食品
- 冷凍食品
- ファストフード
● 超加工食品が腎臓に悪い理由
- 無機リン…吸収率90%と高い
- 食塩が多い
- 添加物由来のカリウム塩が多い
- AGEs(終末糖化産物)が増える
これらがCKD発症や進行と関連している可能性が報告されています。
塩分:全員が厳しい制限をすべき?
KDIGOガイドラインでは食塩5g/日未満を推奨していますが、全員が厳しい制限をするべきではありません。
● 制限が必要なケース
- 高血圧がある
- 心不全や浮腫を合併
- ACE阻害薬 / ARB を使用する場合
● 制限が不要・注意が必要なケース
- 食事量が少ない高齢者
- 暑熱環境で汗を大量にかく人
- 小児
- 塩類喪失性疾患(salt wasting)がある人
日本人の平均摂取量は9~10g/日と多めであるため、多くの人が「適塩」を目指す必要があります。
カリウム:野菜や果物は避けるべき?
腎臓が悪いと「カリウム制限」と思われがちですが、軽度~中等度のCKD(eGFR 45–90)では過度な制限は不要とされています。
● 野菜・果物はむしろ腎保護的
野菜や果物の摂取量が多いほど、死亡率や末期腎不全への進行が抑えられる可能性があります。
● 制限が必要なケース
- eGFR < 60
- 高カリウム血症の既往
- 加工食品に含まれる添加物由来のカリウム塩の大量摂取
自然食品のカリウムは吸収率が低く、加工食品のカリウム塩(添加物)は吸収率90%と非常に高い点に注意が必要です。
たんぱく質:制限が必要な人・不要な人
ガイドラインでは、腎機能に応じてたんぱく質摂取量を以下のように調整するとされています。元気な若い方であれば厳密な蛋白制限を行うことで、尿蛋白を減らしたり、腎機能の低下を遅らせることができる可能性があるため検討されます。
● 推奨される摂取量
- eGFR ≥ 60:高たんぱく食(1.3g/kg以上)は避ける
- eGFR < 60:0.8g/kg/日を目安
例:体重60kg → たんぱく質 48g/日
● たんぱく質が不足しやすいケース
- サルコペニア
- 低栄養
- 悪液質
- 小児
制限しすぎると低栄養を招くため、カロリーを確保しながら調整することが重要です。
●たんぱく質の含有量の考え方
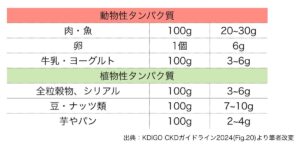
上の表をイメージしながら、食材の重さを参考に1日のたんぱく量を計算してみてください。一度型にハマった食事とその栄養素を計算していると、日々の細かい計算は行わなくても概算で良いと思います。
まとめ
- 植物性食品を中心にする
- 超加工食品をできるだけ避ける
- 塩分・カリウム・たんぱく質は「個別の状況」で調整する
- 特に加工食品の無機リン・カリウム塩は注意
- 管理栄養士の介入は腎保護に有用
次回予告
次回は腎臓を守る運動、喫煙の影響についてそれぞれまとめてみようと思います。
関連記事
・腎臓×食事に関する記事のまとめは ➡️「【専門医監修】腎臓を守る食事ガイド|専門医が整理する基本と実践」
※本記事は一般的な医療情報の提供を目的としており、
個別の診断・治療の代替ではありません。
具体的な対応については、主治医にご相談ください。
Dr.Crescentの人生実験室 | 著者情報 | プライバシーポリシー及び免責事項
出典
・Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International, 105(4S), S117–S314. doi:10.1016/j.kint.2023.10.018.
・Ikizler, T.A., Burrowes, J.D., Byham-Gray, L.D., et al. (2020). KDOQI Clinical Practice Guideline for Nutrition in CKD: 2020 Update. American Journal of Kidney Diseases, 76(Suppl. S1), S1–S107. doi:10.1053/j.ajkd.2020.07.005.
・Leonberg, K.E., Maski, M.R., Scott, T.M., et al. (2025). Ultra-Processed Food and Chronic Kidney Disease Risk: A Systematic Review, Meta-Analysis, and Recommendations. Nutrients, 17, 1560. doi:10.3390/nu17091560.
・Dai, S., Wellens, J., Yang, N., et al. (2024). Ultra-processed foods and human health: An umbrella review and updated meta-analyses of observational evidence. Clinical Nutrition, 43, 1386–1394. doi:10.1016/j.clnu.2024.04.016.
・Podadera-Herreros, A., Alcala-Diaz, J.F., Gutierrez-Mariscal, F.M., et al. (2022). Long-term consumption of a mediterranean diet or a low-fat diet on kidney function in coronary heart disease patients: the CORDIOPREV randomized controlled trial. Clinical Nutrition, 41, 552–559. doi:10.1016/j.clnu.2021.12.016.
・Charkviani, M., Thongprayoon, C., Tangpanithandee, S., et al. (2023). Effects of Mediterranean Diet, DASH Diet, and Plant-Based Diet on Outcomes among End Stage Kidney Disease Patients: A Systematic Review and Meta-Analysis. Clinical Practice, 13, 41–51. doi:10.3390/clinpract13010004.
・Picard, K., Griffiths, M., Mager D.R., et al. (2021). Handouts for low-potassium diets disproportionately restrict fruits and vegetables. Journal of Renal Nutrition, 31, 210–214. doi:10.1053/j.jrn.2020.06.002.
・Ko, G.J., Rhee, C.M., Kalantar-Zadeh, K., et al. (2020). The effects of high-protein diets on kidney health and longevity. Journal of the American Society of Nephrology, 31, 1667–1679. doi:10.1681/ASN.2020010028.
・Monteiro, C. A., Cannon, G., Moubarac, J. C., Levy, R. B., Louzada, M. L. C., & Jaime, P. C. (2018). The UN Decade of Nutrition, the NOVA food classification and the trouble with ultra-processing. Public Health Nutrition, 21(1), 5–17. doi:10.1017/S1368980017000234.



コメント