健診で異常値が出ても、多くの人が行動しない5つの理由|外来で本当によく聞く言い訳
健康診断で「要経過観察」「要検査」と言われた。
それでも、生活はほとんど変わらないまま数年が過ぎる──。
腎臓外来で長く診療していると、
数値が悪化していく人ほど、驚くほど同じ言葉を口にすることに気づきます。
この記事では、
「意志が弱いから」でも「知識がないから」でもない、
行動が止まってしまう“構造”を整理します。
※本記事は、健診で異常値を指摘されたものの、自覚症状がなく行動に移れていない方を想定しています。
外来で本当によく聞く「行動しない言い訳」トップ5
- 「自覚症状がないから大丈夫」
- 「前からこんなもんだから」
- 「親も兄弟も同じだから遺伝」
- 「仕事が忙しくて時間がない」
- 「一応、気をつけてはいます」
これらはすべて、
患者さんが真面目に考えた末の“合理的な判断”です。
問題は、
その判断が腎臓の進行リスク構造と噛み合っていないことにあります。
理由①「自覚症状がない」──CKDが一番危険な理由
慢性腎臓病(CKD)は、
症状がほとんど出ないまま進行するのが最大の特徴です。
自覚症状が出たときには、
すでに腎機能が大きく低下しているケースも珍しくありません。
▶︎ CKDの進行と症状の関係については、
CKD・eGFR・尿たんぱくについての基本 で詳しく整理しています。
理由②「前からこんなもん」──数値が固定されるとき、本当は何が起きているか
eGFRや尿たんぱくが数年変わらないと、
「安定している」と感じる方は少なくありません。
しかし医学的には、
「数値がある範囲にとどまっていること」自体が、すでにリスクを抱えている状態
という場合があります。
腎臓のリスク評価では、eGFR(腎機能)と尿アルブミン(尿たんぱく)を組み合わせた
「CKDヒートマップ」が用いられます。
この図が示しているのは、
「どれくらい悪いか」ではなく、「この状態がどれくらい危険か」です。
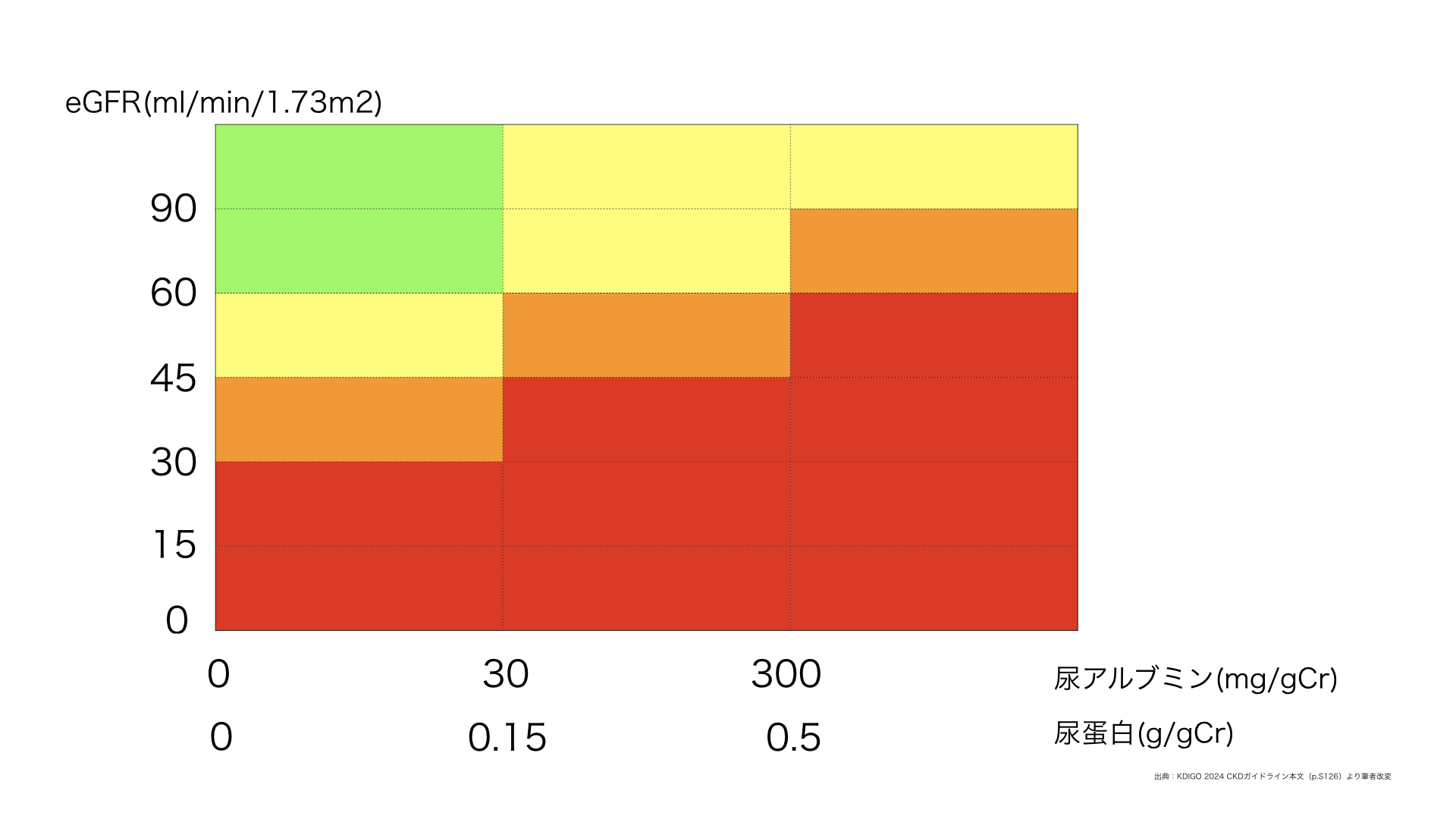
eGFRと尿アルブミン量の組み合わせで、将来リスクは大きく変わる
特に重要なのは、
「eGFRがそこまで低くなくても、尿たんぱくがあるだけでリスクが跳ね上がる」
という点です。
実際のイメージを、具体例で整理します。
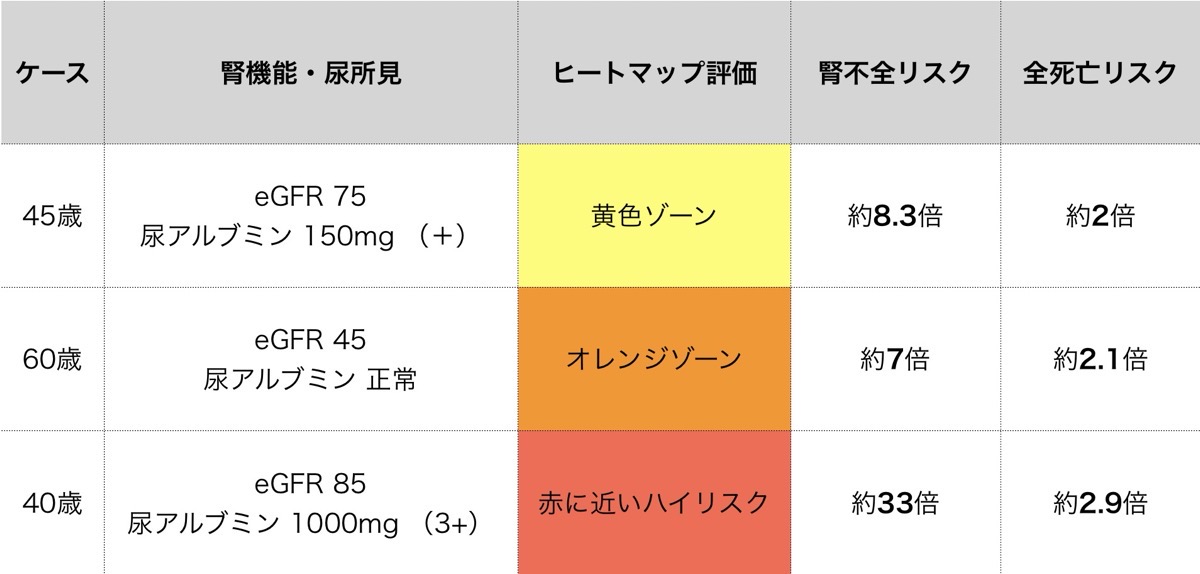
腎機能と尿蛋白の程度によって腎代替療法(透析や移植)と死亡のリスクが大きく変わる
※基準:eGFR 90–104、尿アルブミン <10mg/g を1とした相対リスク
※数値は大規模疫学研究をもとにした概算イメージ
ここで大切なのは、
「症状があるかどうか」と「将来のリスク」は別物だという点です。
なお、尿たんぱくが多い場合でも、
RAS阻害薬などで蛋白尿を減らすことで、
腎不全や心血管イベントのリスクが下がることが分かっています。
「前からこんなもんだから」と放置するか、
「今なら下げられるリスク」と捉えるかで、
将来は大きく変わります。
理由③④⑤に共通する問題|「やる気」の話ではない
「遺伝だから」「忙しいから」「一応やっている」
これらに共通するのは、
やる気や根性の問題ではないという点です。
「情報不足」ではなく「判断軸の欠如」
多くの人は、
・何を優先すべきか分からない
・どこまでやれば十分なのか分からない
・変えなくていいことが分からない
この状態で行動が続かないのは、
むしろ自然です。
では、最初に何をすべきか
いきなり完璧な生活習慣を目指す必要はありません。
まず必要なのは、
「自分の状態に対して、何が効いていて、何がズレているのか」
を整理することです。
歩いているのに健診が悪化する50代に向けて、
そのズレを運動の視点から整理したのが、
以下の無料Noteです。
▶︎ 歩いているのに健診結果が悪くなる50代へ──腎臓専門医が「それでも筋トレをすすめる理由」
※本記事は一般的な医療情報を提供するものであり、診断・治療の代替ではありません。
治療方針の変更は、必ず主治医と相談してください。


コメント